Inkontinenz ist für viele Betroffene ein Thema, das mit Scham besetzt ist. Man zieht sich zurück, meidet soziale Kontakte und hofft, dass es "von alleine" besser wird. In meinen Praxen in Berlin und Hohen Neuendorf erlebe ich jedoch das Gegenteil: Inkontinenz ist oft ein mechanisches und fasziales Problem, das wir mit der richtigen Strategie sehr gut beeinflussen können. Als staatlich anerkannter Therapeut und jemand, der selbst mit komplexen körperlichen Herausforderungen wie Bandscheibenproblemen und faszialen Schmerzen lebt, weiß ich, dass der Körper kein isoliertes System ist. Der Beckenboden arbeitet nicht alleine – er ist Teil eines faszialen Netzwerks, das vom Kiefer bis zu den Fußsohlen reicht.
In diesem MASTER-Guide räumen wir mit Mythen auf und schauen uns an, welche alltäglichen Fehler Deine Heilung blockieren und wie Du Deinem Beckenboden seine natürliche Funktion zurückgibst.
I. Welche Fehler sollte ich bei Inkontinenz vermeiden?
Oft ist es nicht das fehlende Training, das den Erfolg verhindert, sondern falsche Gewohnheiten, die den Druck im Bauchraum (Intraabdominaldruck) massiv erhöhen. Hier sind die häufigsten Fallstricke, die ich in der Trainingstherapie immer wieder korrigiere:
1.1 Das "Dauerspannen" des Bauches
Viele Betroffene versuchen, ihre Inkontinenz zu kontrollieren, indem sie den Bauch permanent einziehen. Sie glauben, das würde den Beckenboden unterstützen. Das Gegenteil ist der Fall: Ein dauerhaft angespannter Bauch (besonders der Rectus Abdominis) wirkt wie ein Deckel auf einer Tube. Er drückt den gesamten Druck nach unten – direkt auf den Beckenboden. Dieser wird dadurch chronisch überlastet und ermüdet. Ein gesunder Beckenboden muss reflektorisch arbeiten, nicht unter Dauerstress stehen. Dieses Prinzip der Druckverteilung ist auch bei Patienten mit Schlafapnoe entscheidend, da hier der Atemdruck nachts oft fehlgeleitet wird.
1.2 Falsches Pressen beim Toilettengang
Ein Klassiker, der in der Praxis in Hohen Neuendorf oft unterschätzt wird. Wer mit Gewalt presst, um die Blase oder den Darm zu entleeren, schädigt das kollagene Bindegewebe und die Nervenbahnen des Beckenbodens. Mit der Zeit leiert das Gewebe aus. Wir müssen lernen, die Entleerung durch Entspannung und die richtige Position (z.B. Hocksitz-Haltung) zu unterstützen, anstatt gegen den Schließmuskel anzukämpfen.
1.3 Zu viel "isoliertes" Training
Wer nur den Beckenboden isoliert anspannt (das klassische "Aufzugfahren"), vergisst die funktionellen Ketten. Der Beckenboden reagiert auf die Haltung der Füße, die Spannung im Kiefer und die Aktivität des Zwerchfells. Isoliertes Training führt oft zu einer Hypertonie (übermäßigen Spannung), die wiederum Schmerzen oder sogar Dranginkontinenz verschlimmern kann. Wir brauchen ein Training, das den Beckenboden in die Ganzkörperbewegung integriert. Mehr dazu erfährst Du im Artikel über das fasziale Spannungsnetzwerk.
II. Welche Fragen sollte ich in der Praxis stellen?
Damit Du in Berlin oder Hohen Neuendorf die bestmögliche Therapie erhältst, musst Du zum Experten für Deinen eigenen Körper werden. Verlass Dich nicht nur auf Diagnosen, sondern hinterfrage die Ursachen. Hier sind Fragen, die Du Deinem Arzt oder Therapeuten stellen solltest:
- "Wie sieht meine myofasziale Kette aus?" – Ist der Beckenboden vielleicht nur das Opfer eines zu festen Zwerchfells oder verkürzter Adduktoren?
- "Habe ich eine Hypertonie oder eine Hypotonie?" – Ist der Beckenboden zu schwach oder zu fest? Die Behandlung ist grundverschieden!
- "Welche Rolle spielt meine Haltung (Statik)?" – Ein Hohlkreuz oder ein Flachrücken verändert den Winkel, in dem der Druck auf den Beckenboden trifft.
- "Könnten meine Rückenbeschwerden mit der Inkontinenz zusammenhängen?" – Da ich selbst unter Bandscheibenproblemen leide, weiß ich, wie eng die Innervation des Rückens mit der Blasenfunktion verknüpft ist.

In meiner Arbeit als Therapeut habe ich gelernt, dass wir Inkontinenz nicht isoliert betrachten dürfen. Als jemand, der mit Morbus Crohn lebt, weiß ich, wie sehr viszerale Spannungen (Spannungen der inneren Organe) den Druck im kleinen Becken erhöhen können. In Berlin arbeiten wir daher oft erst einmal an der Entspannung des Bauches, bevor wir überhaupt an Krafttraining denken. Dein Beckenboden braucht Raum, um arbeiten zu können. Wenn Du ihn nur einengst, wird er nie stabil werden.
III. Welche 3 Schritte sind am wichtigsten für Deine Genesung?
In meiner täglichen Praxis in Berlin und Hohen Neuendorf stelle ich fest, dass viele Patienten durch die Vielzahl an Ratschlägen überfordert sind. Um den Beckenboden nachhaltig zu rehabilitieren, müssen wir die Komplexität reduzieren und uns auf die drei Hebel konzentrieren, die den größten Impact haben. Diese Schritte basieren auf den Prinzipien der modernen Trainingstherapie und der Faszienforschung.
Schritt 1: Die Synergie von Zwerchfell und Beckenboden (Druckmanagement)
Stell Dir Deinen Rumpf als einen Zylinder vor. Den oberen Abschluss bildet das Zwerchfell, den unteren der Beckenboden. Diese beiden Strukturen müssen wie ein eingespieltes Team zusammenarbeiten. Wenn Du einatmest, senkt sich das Zwerchfell ab – der Beckenboden muss elastisch nachgeben. Wenn Du ausatmest, schwingen beide wieder nach oben. Der wichtigste Schritt ist es, diese "Atempumpe" wieder zu aktivieren. Viele Patienten mit Schlafapnoe oder chronischem Stress atmen nur flach in die Brust, wodurch der Beckenboden seine natürliche rhythmische Bewegung verliert und fest wird. Nur ein dynamischer Beckenboden kann im Moment des Hustens oder Niesens blitzschnell reagieren. Lerne hier mehr über die Bedeutung des Zwerchfells für die Core-Stabilität.
Schritt 2: Die Integration der Adduktoren-Kette
Der Beckenboden ist kein "schwebendes Netz", er ist tief in die faszialen Ketten Deiner Beine eingewebt. Besonders die Innenseiten Deiner Oberschenkel (Adduktoren) sind über die Fascia obturatoria direkt mit dem Beckenboden verbunden. Ein schwacher Beckenboden ist oft das Resultat einer inaktiven Beinkette. Wir trainieren in der Therapie also nicht nur das "Anspannen", sondern integrieren Bewegungen wie sanfte Kniebeugen oder Seitstütz-Varianten, um die Kraft aus den Beinen nach oben in das Becken zu leiten. Das gibt dem System die nötige funktionelle Kraft für den Alltag.
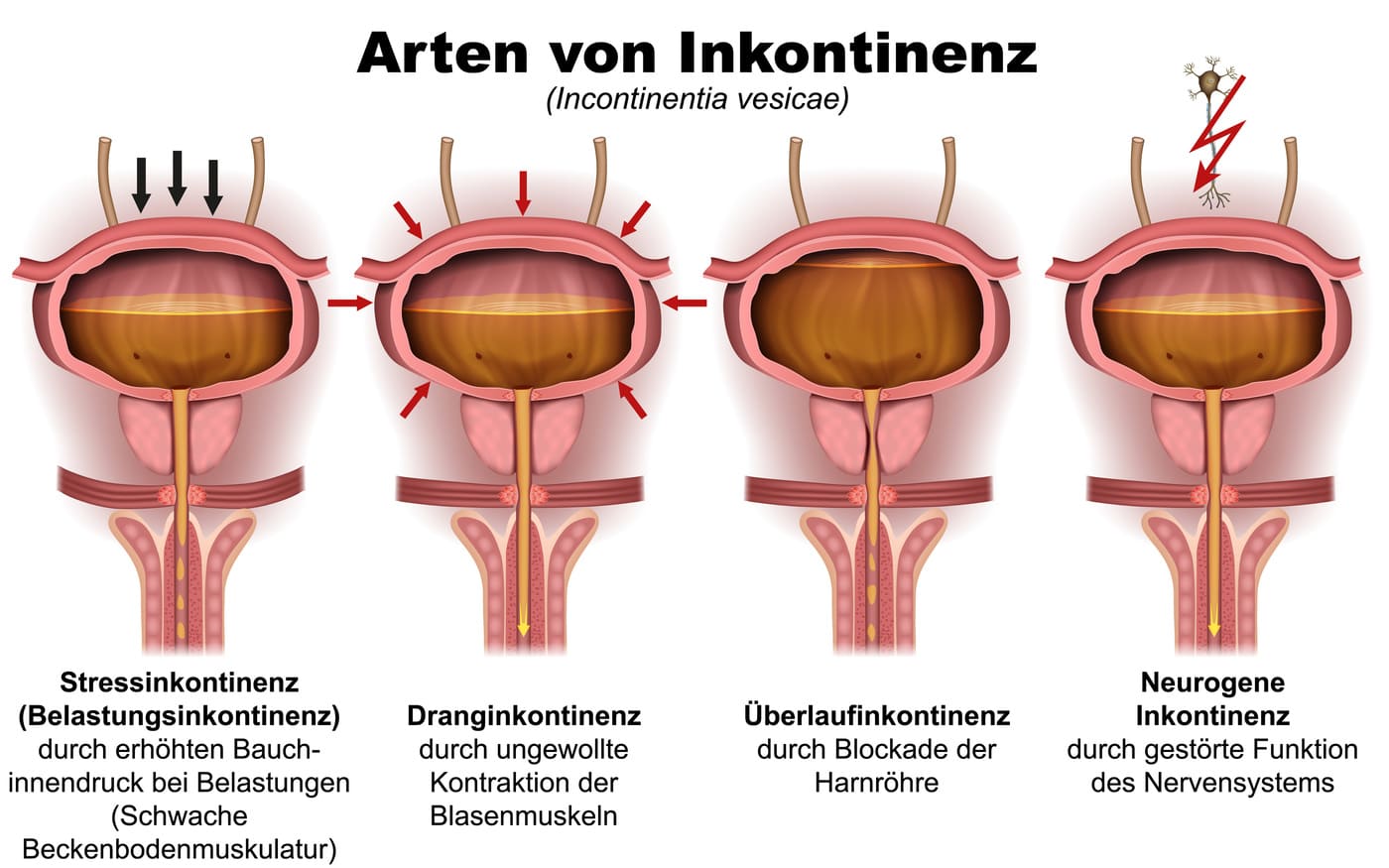
Schritt 3: Neuromuskuläre Entspannung (Loslassen lernen)
Dieser Schritt wird am häufigsten vergessen. Ein gesunder Muskel muss nicht nur anspannen, sondern auch vollständig loslassen können. Viele Inkontinenz-Formen (besonders die Dranginkontinenz) entstehen durch einen hypertonen, also zu festen Beckenboden. Dieser ist wie ein ständig verkrampfter Bizeps – er hat keine Kraftreserve mehr, um im Notfall noch fester zuzumachen. In Berlin nutzen wir daher Techniken zur myofaszialen Entspannung, um die Grundspannung zu senken. Erst ein entspanntes Gewebe ist wieder zu maximaler Kraftleistung fähig.
IV. Woran merke ich Fortschritt? Die Erfolgs-Indikatoren
Da der Beckenboden im Verborgenen arbeitet, ist es oft schwer zu greifen, ob man auf dem richtigen Weg ist. Als jemand, der selbst mit faszialen Schmerzen und Bandscheibenproblemen zu kämpfen hatte, weiß ich, wie wichtig kleine Erfolgserlebnisse sind. Achte auf diese vier Zeichen:
- Die "Warnzeit" verlängert sich: Du spürst den Drang, zur Toilette zu müssen, hast aber nicht mehr das Gefühl, sofort rennen zu müssen. Du gewinnst wertvolle Sekunden an Kontrolle zurück.
- Weniger "Sicherheits-Gänge": Du merkst, dass Du nicht mehr vorsorglich die Toilette aufsuchst, bevor Du das Haus verlässt. Das Vertrauen in die Haltefunktion Deines Körpers kehrt zurück.
- Besseres Gefühl für die Mitte: Du spürst Deinen Beckenboden bei Bewegungen wie Treppensteigen oder Aufstehen wieder als stabilisierende Basis. Dein Gang wirkt aufrechter und sicherer.
- Reduktion von Begleitschmerzen: Da der Beckenboden eng mit der Lendenwirbelsäule verknüpft ist, geht eine Verbesserung der Kontinenz oft mit einer Linderung von tiefsitzenden Rückenschmerzen einher.
V. Wie oft und wie lange sollte ich üben?
In meinen Praxen in Hohen Neuendorf und Berlin empfehle ich das Prinzip der "Häppchen-Therapie". Der Beckenboden besteht zu einem großen Teil aus langsam zuckenden Muskelfasern (Haltearbeit). Diese trainiert man nicht einmal die Woche für eine Stunde, sondern mehrmals täglich für wenige Minuten.
- Alltags-Integration: 3-mal täglich 5 Minuten gezielte Wahrnehmung und Atmung sind effektiver als jedes Mammut-Workout.
- Die 3-Monate-Regel: Bindegewebe und Faszien brauchen Zeit, um sich umzubauen. Erste neurologische Erfolge spürst Du nach 2-4 Wochen, aber eine echte strukturelle Veränderung benötigt mindestens 3 Monate konsequentes Training.

Ich sage meinen Klienten in Hohen Neuendorf immer: "Dein Beckenboden ist der Boden Deines Hauses." Wenn dieser Boden wackelt, bekommt das Dach (Dein Nacken) Risse. Durch meine eigene Erfahrung mit Bandscheibenproblemen in der Lendenwirbelsäule weiß ich, dass eine stabile Basis der beste Schutz für die Wirbelkörper ist. Inkontinenz-Training ist also immer auch Rückentraining und Haltungstraining. Wenn wir die Basis stärken, beruhigt sich das gesamte System.
VI. Welche Alternative gibt es, wenn es weh tut oder nicht klappt?
In meiner therapeutischen Laufbahn in Berlin und Hohen Neuendorf begegnen mir immer wieder Patienten, bei denen das klassische Beckenbodentraining an Grenzen stößt. Entweder lösen die Übungen Schmerzen im unteren Rücken aus, oder die Ansteuerung will einfach nicht gelingen. Da ich selbst mit Morbus Crohn und faszialen Schmerzen lebe, weiß ich: Wenn das System blockiert, bringt Druck nichts. Wir brauchen Alternativen.
6.1 Viszerales Release: Dem Becken Raum geben
Oft liegt das Problem gar nicht im Muskel selbst, sondern im Druck der darüberliegenden Organe. Wenn der Darm (z.B. bei Entzündungen oder Verstopfung) oder die Gebärmutter unter faszialer Spannung stehen, wird der Beckenboden förmlich "erdrückt". Hier hilft kein Krafttraining, sondern sanfte manuelle Techniken zur Entspannung der Organfaszien. In Hohen Neuendorf nutzen wir viszerale Techniken, um den Raum im Bauchraum zu weiten. Sobald der Druck von oben nachlässt, kann der Beckenboden wieder frei schwingen. Mehr dazu: Wie Deine Organe Deinen Beckenboden beeinflussen.
6.2 Isometrische Fernaktivierung
Wenn die direkte Ansteuerung des Beckenbodens weh tut, nutzen wir "Hilfsmuskeln". Das Drücken eines weichen Balls zwischen den Knien (Adduktoren-Aktivierung) oder das sanfte Auseinanderziehen eines Bandes mit den Händen (Aktivierung der Rückenlinie) triggert den Beckenboden reflektorisch mit. Dein Nervensystem lernt so, die Kraft indirekt aufzubauen, ohne den Schmerzherd direkt zu reizen. Das ist ein eleganter Weg, um das Schmerzgedächtnis zu umgehen.
6.3 Passive Dekompression und Faszien-Wellness
Wenn gar nichts mehr geht, ist Entlastung das Gebot der Stunde. Eine Automatik Faszien Liege kann helfen, das Becken sanft zu mobilisieren und die Schwerkraft kurzzeitig "auszuschalten". Das nimmt den mechanischen Stress vom Bindegewebe und lässt Entzündungsreize abklingen. Es ist die perfekte Vorbereitung für späteres aktives Training.
❓ FAQ: Deine Fragen zum Thema Inkontinenz & Beckenboden
Kann Inkontinenz vom Rücken kommen?
Ja! Die Nerven, die Deine Blase und Deinen Schließmuskel steuern, treten aus der Lendenwirbelsäule und dem Kreuzbein aus. Ein Bandscheibenvorfall oder eine Vorwölbung in diesem Bereich kann die Signalübertragung stören. Wir behandeln in Berlin daher immer beide Systeme im Verbund.
Darf ich mit Inkontinenz joggen gehen?
Joggen bedeutet eine hohe Stoßbelastung für den Beckenboden. Solange die Basis nicht stabil ist, empfehle ich eher Walken, Schwimmen oder Radfahren. Wenn Du wieder joggen möchtest, muss Dein Beckenboden lernen, diesen Aufprall reflektorisch abzufangen.
Helfen Hilfsmittel wie Liebeskugeln oder Beckenbodentrainer?
Diese Tools können die Wahrnehmung schulen, sind aber kein Ersatz für funktionelles Training. Sie trainieren oft nur die isolierte Kraft, nicht aber das Zusammenspiel mit der Atmung und dem Alltag.
Warum verschlimmert Kaffee meine Inkontinenz?
Koffein wirkt reizend auf den Blasenmuskel (Detrusor) und kann Drangsymptome verstärken. Zudem dehydriert es das fasziale Gewebe, was die Elastizität des Beckenbodens mindert.
Gemeinsam zurück zur Kontrolle!
Inkontinenz muss kein dauerhafter Begleiter sein. In meinen Praxen in Hohen Neuendorf und Berlin betrachten wir Deinen Körper als Ganzes. Mit meiner Erfahrung als Therapeut und Betroffener finden wir den Weg, der für Dich funktioniert.
🔗 Weiterführende Experten-Ratgeber
- Faszien & Psyche: Warum Scham den Beckenboden fest macht.
- LWS & ISG im Fokus: Der enge Zusammenhang zwischen Rücken und Becken.
📚 Wissenschaftliche Quellen & Studien
1. Bø, K. (2007). Pelvic floor muscle training is effective in treatment of female stress urinary incontinence, but how does it work? International Urogynecology Journal.
2. Hodges, P. W., & Sapsford, R. (2007). Postural and respiratory functions of the pelvic floor muscles. Neurourology and Urodynamics.
3. Schleip, R. (2012). Fascia: The Tensional Network of the Human Body. Elsevier.
4. Langevin, H. M., et al. (2016). Connective tissue stretching and inflammation resolution. Journal of Cellular Physiology.
🔥 Fazit
Inkontinenz zu behandeln bedeutet, sich auf eine Reise zur eigenen Mitte zu begeben. Es geht um weit mehr als nur "Anspannen". Es geht um das Gleichgewicht zwischen Kraft und Loslassen, zwischen Zwerchfell und Beckenboden und zwischen Kopf und Körper. Indem Du typische Fehler wie Daueranspannung und falsches Pressen vermeidest, schaffst Du die Basis für eine echte Heilung. Ob in Berlin oder Hohen Neuendorf – der Weg zurück in einen unbeschwerten Alltag ist möglich. Sei geduldig mit Deinem Körper, höre auf seine feinen Signale und trau Dich, professionelle Hilfe in Anspruch zu nehmen. Dein Beckenboden ist ein kraftvolles System, das darauf wartet, wieder in seinen natürlichen Rhythmus zu finden!
© 2026 faszinierend.eu • Dieser Beitrag ersetzt keine medizinische Beratung. Hinweis: Dieser Artikel kann Affiliate-Links enthalten. Wenn Du über solche Links einkaufst, erhalten wir ggf. eine Provision – für Dich entstehen dadurch keine zusätzlichen Kosten. Affiliate-Links beeinflussen nicht unsere redaktionelle Auswahl oder Bewertung der Inhalte.