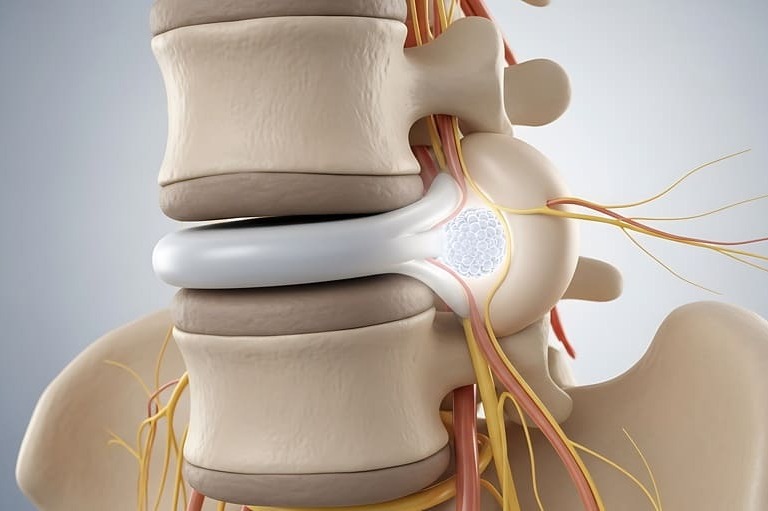
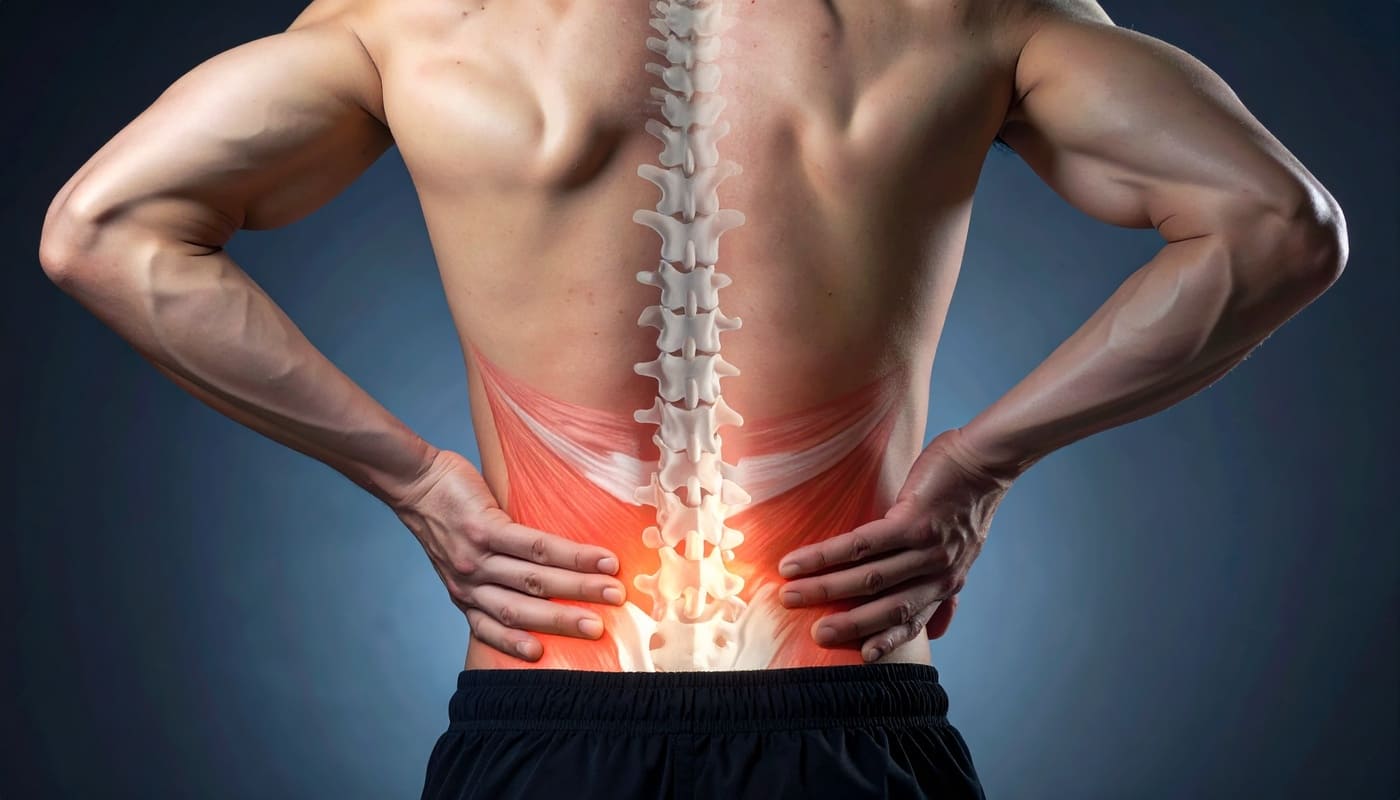
Hast Du Dich jemals gefragt, warum Deine Faszien an manchen Tagen ohne ersichtlichen Grund brennen, sich steif anfühlen oder auf sanften Druck mit extremem Schmerz reagieren? In der klassischen Physiotherapie suchen wir oft nach mechanischen Ursachen an der Lendenwirbelsäule (LWS) oder dem Iliosakralgelenk (ISG): Wir röntgen Wirbel, suchen nach Bandscheibenvorfällen oder versuchen, "blockierte" Gelenke einzurenken. Doch als Therapeut mit dem Fokus auf systemische Erkrankungen wie Morbus Crohn weiß ich, dass der untere Rücken oft nur das Echo einer ganz anderen Schlacht ist.
Die LWS und das ISG sind keine isolierten Baustellen, sondern das mechanische Zentrum Deines faszialen Spannungsnetzwerks. Wenn es hier hakt, liegt das Problem selten im Knochen selbst, sondern in der Verteilung der Zugkräfte innerhalb der Fascia thoracolumbalis. In diesem Master-Guide entschlüsseln wir, warum herkömmliches Rückentraining oft scheitert, wie abdominale Probleme Deine Bandscheiben belasten und wie Du durch gezielte Medizinische Trainingstherapie (MTT) die Stabilität Deines Rückens von Grund auf neu aufbaust. Wir gehen über die bloße Symptombekämpfung hinaus und betrachten die Biologie des Bindegewebes als Schlüssel zur dauerhaften Schmerzfreiheit.
🔬 I. Die Fascia thoracolumbalis: Die Schaltzentrale Deiner Kraft
Wenn wir über LWS-Schmerzen sprechen, müssen wir über die Fascia thoracolumbalis (FTL) sprechen. Sie ist das massivste Faszienblatt Deines Körpers und verbindet den Latissimus dorsi (den breiten Rückenmuskel) mit dem Gluteus maximus (dem großen Gesäßmuskel) und der Bauchmuskulatur. Man kann sie sich wie ein großes, rautenförmiges Segel vorstellen, das Deinen unteren Rücken stabilisiert. In der modernen Sportmedizin wird sie oft als "natürliches Mieder" bezeichnet, da sie durch ihre Architektur in der Lage ist, enorme Kräfte zu kanalisieren und die Wirbelsäule wie ein Korsett zu stützen.
1. Die drei Schichten der FTL: Ein mechanisches Meisterwerk
Die FTL besteht aus drei Blättern (Laminae), die funktionell völlig unterschiedliche Aufgaben übernehmen. Das hintere Blatt (posterior layer) ist besonders dick und überträgt die Kräfte zwischen dem Oberkörper und den Beinen. Das mittlere und vordere Blatt (middle and anterior layer) umhüllen die tiefen Rückenstrecker und den Musculus quadratus lumborum. Das Faszinierende: Diese Schichten müssen gegeneinander gleiten können. Zwischen den Schichten befindet sich eine hauchdünne Schicht aus Gleitflüssigkeit (Hyaluronsäure). Bei chronischen Rückenschmerzen ist diese Gleitfähigkeit oft um bis zu 25% reduziert. Das Gewebe ist verklebt, die Muskulatur "erstickt" förmlich in ihrer eigenen Hülle. Dies führt zu einer verminderten Kraftübertragung und einer erhöhten Reibung, was wiederum Entzündungsprozesse triggert.
2. Rezeptordichte und die "Sprache" des Rückenschmerzes
Die Fascia thoracolumbalis ist nicht einfach nur totes Gewebe. Sie ist eines unserer reichhaltigsten Sinnesorgane. Studien zeigen, dass sie extrem dicht mit freien Nervenendigungen und Nozizeptoren (Schmerzfühlern) besiedelt ist. Jede biochemische Veränderung – sei es ein Lymphstau, eine Übersäuerung durch Stress oder eine viszerale Entzündung aus dem Bauchraum – wird hier sofort registriert. Oft ist der Schmerz, den wir als "Bandscheibenvorfall" interpretieren, in Wahrheit eine Überreizung dieser faszialen Nervenenden. Wenn die FTL unter Dauerspannung steht, sendet sie permanente Warnsignale an das Gehirn, was langfristig zu einer Chronifizierung des Schmerzes führt.
🦴 II. Das ISG-Syndrom: Zwischen Instabilität und Blockade
Das Iliosakralgelenk (ISG) wird oft missverstanden. Viele Patienten kommen mit der Diagnose "ISG-Blockade" zu mir. Anatomisch gesehen ist das ISG jedoch kein klassisches Gelenk mit großem Bewegungsumfang. Es ist eine Amphiarthrose – ein straffes, durch Bänder gesichertes Gelenk, das primär als Lastenverteiler fungiert. Es überträgt die Last des Torsos auf die Beckenschaufeln und weiter in die Beine.
1. Das Tensegrity-Modell am Becken
Die Stabilität des ISG wird durch den sogenannten Kraftschluss und Formschluss erreicht. Während der Formschluss durch die keilartige Form des Kreuzbeins gegeben ist, wird der Kraftschluss durch die myofasziale Spannung erzeugt. Hier spielen die Sehnen des Musculus biceps femoris (hinterer Oberschenkel) und die Fascia thoracolumbalis zusammen. Wenn eine Seite dieser Kette zu fest ist (z.B. durch einseitiges Sitzen), verwindet sich das Becken. Das ISG gerät unter Scherspannung. Was sich wie eine "Blockade" anfühlt, ist oft die verzweifelte Reaktion des Nervensystems, die Muskulatur um das Gelenk herum maximal anzuspannen, um eine drohende Instabilität zu verhindern.
2. Viszerale Trigger: Wenn der Darm den Rücken steuert
Als Morbus-Crohn-Patient und Therapeut weiß ich: Das ISG ist extrem anfällig für Probleme, die von vorne kommen. Die vorderen Bänder des ISG (Ligamenta sacroiliaca anteriora) liegen in unmittelbarer Nachbarschaft zum Dickdarm. Chronische Entzündungen, Blähungen oder Narben nach Operationen im Bauchraum reizen diese Bänder reflektorisch. Über den sogenannten viszero-somatischen Reflexbogen sendet der Darm Reize an die Rückenmarksegmente, die auch das Becken versorgen. Die Folge: Der untere Rücken schmerzt, obwohl die Wirbelsäule selbst gesund ist.

Der Musculus psoas major ist der einzige Muskel, der die Beine direkt mit der Wirbelsäule verbindet. Er verläuft mitten durch den Bauchraum. Bei abdominalen Bandscheibenproblemen oder chronischen Darmentzündungen wie Crohn ist der Psoas oft im Dauerspannungsmodus. Er zieht die Lendenwirbel nach vorne in ein Hohlkreuz und komprimiert die Bandscheiben von vorne. Wenn wir in der Therapie nur den Rücken massieren, ignorieren wir den "Elefanten im Raum": den verkürzten, gestressten Psoas. Echte LWS-Heilung braucht immer auch die Entspannung der vorderen Kette.
🏗️ III. Die Biologie der Heilung: Mechanotransduktion in der MTT
In der Medizinischen Trainingstherapie (MTT) nutzen wir ein Prinzip, das sich Mechanotransduktion nennt. Es beschreibt, wie unsere Zellen (Fibroblasten) mechanischen Reiz in biologische Aktivität umwandeln. Das ist der Schlüssel zum Wiederaufbau der Faszien.
1. Der Reiz macht die Architektur
Stell Dir Deine Fibroblasten wie Architekten vor. Wenn Du Deinen Rücken nur schonst, "denken" die Architekten, dass kein stabiles Gewebe benötigt wird. Die Faszie wird dünn, ungeordnet und schwach. Wenn wir jedoch in der MTT gezielte Zug- und Druckreize setzen, beginnen die Zellen, frisches Kollagen und Elastin zu produzieren. Das Gewebe wird reißfester und belastbarer. Der entscheidende Punkt ist die exzentrische Belastung – das kontrollierte Verlängern des Muskels unter Spannung. Dies ist der stärkste Reiz für den faszialen Umbau.
2. Hyaluronsäure-Management
Durch die rhythmische Kompression und Dekompression beim Training wird die Hyaluronsäure zwischen den Faszienblättern "umgerührt". Wie bei einem Thixotropie-Effekt (wie bei Ketchup, der durch Schütteln flüssig wird) verwandelt sich die zähe, verklebte Matrix wieder in ein flüssiges Schmiermittel. Das ist der Grund, warum Du Dich nach einem moderaten Training oft beweglicher fühlst als nach einem Tag auf der Couch.
📊 IV. Belastungsmatrix: Die Hierarchie des Rückentrainings
| Phase | Therapeutisches Ziel | Beispiel-Übung |
|---|---|---|
| 1. Mobilisation | Gleitfähigkeit der FTL wiederherstellen | Cat-Cow, Beckenkippen sanft |
| 2. Stabilisation | Aktivierung der tiefen Core-Faszien | Deadbug, Unterarmstütz (statisch) |
| 3. Integration | Kraftschluss im ISG unter Last | Einbein-Kreuzheben (leicht), Lunges |
| 4. Reaktivkraft | Elastische Speicherkapazität der Sehnen | Sanftes Federn, Plyometrie (Fortgeschritten) |
🧬 V. Das viszero-somatische Paradoxon: Wenn der Darm den Rücken quält
Wir müssen tiefer in die Neurologie eintauchen, um zu verstehen, warum Rückenschmerz oft resistent gegen lokales Training ist. Die Verschaltung im Rückenmark ist hier der Schlüssel. Informationen aus den Eingeweiden (Viszera) und Informationen aus der Peripherie (Haut, Muskeln, Faszien) landen oft auf denselben Nervenzellen im Hinterhorn des Rückenmarks.
1. Die "convergence-projection" Theorie
Wenn Dein Darm aufgrund von Morbus Crohn permanent Entzündungssignale sendet, wird das entsprechende Segment im Rückenmark "überflutet". Das Gehirn kann die Quelle des Schmerzes nicht mehr genau zuordnen und projiziert den Schmerz in das Haut- und Fasziengebiet, das vom selben Segment versorgt wird – den unteren Rücken. Wir behandeln also oft ein Phantom, wenn wir nur am Rücken arbeiten. Die Sanierung des Darms und die Beruhigung des vegetativen Nervensystems sind somit essenzielle Bestandteile einer erfolgreichen LWS-Therapie.
2. Chronischer Stress und die Fasziendichte
Wie wir in den vorangegangenen Artikeln gelernt haben, reagieren die Myofibroblasten in der Fascia thoracolumbalis auf Stresshormone. Bei chronischen Rückenschmerzen finden wir oft eine erhöhte Dichte dieser kontraktilen Zellen. Die Faszie verhält sich wie ein Muskel, der ständig angespannt ist, aber nie entspannt. Dies führt zu einer chronischen Ischämie (Minderdurchblutung) im Gewebe. In der MTT müssen wir daher Entspannungstechniken mit Krafttraining kombinieren, um diesen Teufelskreis zu durchbrechen.
🏋️ VI. Dein 12-Wochen-MTT-Plan zur Rücken-Sanierung
Ein nachhaltiger Umbau der Faszien braucht Zeit. Hier ist der grobe Fahrplan, den ich in der Praxis anwende:
Woche 1-4: Das Fundament (Propriozeption & Schmerzreduktion)
In dieser Phase geht es nicht um Gewichte. Wir wollen das Gehirn wieder mit dem Rücken verbinden. Übungen wie das "Becken-Uhr" oder langsame, diagonale Kettenaktivierungen stehen im Vordergrund. Wir nutzen Faszienrollen mit sehr wenig Druck, um die Rezeptoren zu stimulieren, ohne den Schmerz zu triggern. Das Ziel ist es, die "propriozeptive Blindheit" zu überwinden.
Woche 5-8: Die Architektur (Kraftaufbau & Fasziendehnung)
Jetzt beginnen wir mit dem Loaded Stretching. Übungen wie der "Jefferson Curl" (wirbelweises Abrollen mit leichtem Gewicht) dehnen die hintere Kette unter Spannung und geben den Fibroblasten den Befehl zur Kollagensynthese. Wir integrieren exzentrische Kniebeugen, um die Verbindung zwischen Gluteus und FTL zu stärken. Die Last wird progressiv gesteigert.
Woche 9-12: Die Dynamik (Integration & Elastizität)
In der letzten Phase bringen wir Dynamik ins Spiel. Drehbewegungen, diagonale Sprints im Stand oder federnde Sprünge trainieren die elastische Kapazität der Faszien. Wir wollen, dass Dein Rücken wie eine Feder funktioniert, die Stöße abfängt, bevor sie die Wirbel erreichen. Hier festigen wir das neue Gewebe und machen es alltagstauglich.
🔗 Weiterführende MASTER-Inhalte für Dich
- Faszien & Lymphe: Warum Dein Bindegewebe ohne Fluss verfilzt.
- Faszien & Psyche: Warum Deine Emotionen in Deinem Bindegewebe wohnen.
- Vagusnerv & Faszien: Der verborgene Schalter für myofasziale Entspannung.
❓ FAQ: Deine Fragen zu LWS, ISG und Training
Kann eine ISG-Blockade von allein verschwinden?
Ja, oft lösen sich diese Spannungszustände, wenn das Nervensystem wieder Sicherheit spürt. Sanfte Bewegung und Wärme können helfen. Wenn die Ursache jedoch ein fasziales Ungleichgewicht ist, wird die "Blockade" immer wiederkehren, bis die Statik korrigiert ist.
Warum tut mein Rücken nach dem Essen oft mehr weh?
Dies ist ein klassisches Zeichen für den viszero-somatischen Reflex. Ein voller oder gereizter Darm (z.B. bei Unverträglichkeiten oder Crohn) drückt auf die vorderen Faszien und sendet Schmerzsignale, die im Rücken ankommen. Achte auf den Zusammenhang zwischen Deiner Ernährung und Deinen Rückenschmerzen.
Welche Rolle spielt die Bandscheibe wirklich?
Bandscheiben sind extrem robust. Viele Menschen haben Bandscheibenvorfälle ohne jegliche Schmerzen. Der Schmerz entsteht meist erst, wenn das umliegende Fasziengewebe entzündet ist oder die Muskulatur aufgrund von Instabilität verkrampft. Wir behandeln nicht das Bild auf dem MRT, sondern den Menschen und sein Gewebe.
Ist Joggen gut für die Faszien im Rücken?
Ja, sofern die Technik stimmt und keine akute Entzündung vorliegt. Das rhythmische Federn beim Laufen ist ein hervorragender Reiz für die Fascia thoracolumbalis. Es ist jedoch wichtig, die Intensität langsam zu steigern, damit das Gewebe Zeit hat, sich anzupassen.
Hilft ein Beckengurt bei ISG-Problemen?
Ein Gurt kann kurzfristig Stabilität (Kraftschluss) simulieren und Schmerzen lindern. Langfristig ist es jedoch das Ziel, dass Deine eigene Muskulatur und Deine Faszien diesen Job übernehmen. Er sollte daher nur als Krücke in der Akutphase dienen.
📚 Quellenverzeichnis
- Schleip, R., & Müller, D. G. (2013). Training principles for fascial connective tissues. Journal of Bodywork and Movement Therapies.
- Stecco, C., et al. (2011). The fascia thoracolumbalis: an anatomical and histological study. Journal of Anatomy.
- Langevin, H. M., et al. (2011). Reduced thoracolumbar fascia shear strain in human chronic low back pain. BMC Musculoskeletal Disorders.
🔥 Fazit: Werde zum Statiker Deines eigenen Körpers
Rückenschmerzen im Bereich der LWS und des ISG sind selten ein Schicksal, das man einfach hinnehmen muss. Sie sind ein komplexes Signal Deines Körpers, das uns auffordert, genauer hinzusehen. Ob die Ursache in einer verklebten Fascia thoracolumbalis, einem gestressten Psoas oder in viszeralen Reizen aus dem Darmraum liegt – die Lösung erfordert einen ganzheitlichen Blick. Deine Wirbelsäule ist nicht "kaputt", sie ist lediglich in einem suboptimalen Spannungszustand. Durch Medizinische Trainingstherapie (MTT), die die Gesetze der Mechanotransduktion nutzt, und durch die Berücksichtigung Deiner individuellen Geschichte (wie Morbus Crohn), kannst Du die Stabilität Deines Rückens zurückgewinnen. Fang an, Deinen Körper nicht als Ansammlung von Einzelteilen zu sehen, sondern als ein faszinierendes Tensegrity-Netzwerk. Wenn Du lernst, die Spannung richtig zu verteilen, wird Dein Rücken wieder zu dem, was er sein sollte: Deine starke, flexible Mitte. Du hast die Kraft zur Regeneration in Dir – nutze sie!
© 2025 faszinierend.eu • Dieser Beitrag ersetzt keine medizinische Diagnose. Er dient der Information über fasziale und trainingstherapeutische Zusammenhänge.